How To Med ha costi fissi di gestione, se i nostri appunti ti sono stati utili aiutaci a sostenerli donando l'equivalente di un caffè
L’epitelio ghiandolare endocrino prende il nome dal fatto che i prodotti di secrezione (definiti genericamente ormoni) vengono riversati direttamente nel sangue o nei liquidi interstiziali anziché all’esterno.
[box]
Indice:
[/box]
Gli ormoni
 Gli ormoni sono molecole di varia natura chimica in grado di evocare una risposta specifica in cellule sensibili, chiamate cellule bersaglio. L’interazione con la cellula bersaglio è mediata da recettori specifici che innescano una serie di eventi intracellulari atti ad attivare o inibire determinate attività (metaboliche, contrattili, proliferazione, …).
Gli ormoni sono molecole di varia natura chimica in grado di evocare una risposta specifica in cellule sensibili, chiamate cellule bersaglio. L’interazione con la cellula bersaglio è mediata da recettori specifici che innescano una serie di eventi intracellulari atti ad attivare o inibire determinate attività (metaboliche, contrattili, proliferazione, …).
Anche minime quantità di ormoni riescono ad evocare una risposta (azione oligodinamica), inoltre nonostante vengano prodotti da specie animali differenti, possiedono spesso sufficienti analogie a livello di struttura tridimensionale da poter funzionare anche in specie diverse da quella di origine (azione interspecifica).
Le modalità di azione degli ormoni sono tre:
- Azione Endocrina: L’ormone viene veicolato dal sangue e raggiunge cellule bersaglio a grandi distanze.
- Azione Paracrina: L’ormone viene veicolato dal liquido interstiziale e raggiunge cellule poste nelle immediate vicinanze.
- Azione Autocrina: L’ormone viene prodotto dalla cellula bersaglio stessa. Serve principalmente come funzione inibitoria di controllo sulla secrezione.

Classificazione
- Cellule endocrine isolate:
 Sono disseminate in un altro tessuto, solitamente un epitelio, la cui attività principale non è necessariamente quella di natura endocrina. Si trovano per lo più negli apparati digerente, respiratorio e nelle vie urinarie.
Sono disseminate in un altro tessuto, solitamente un epitelio, la cui attività principale non è necessariamente quella di natura endocrina. Si trovano per lo più negli apparati digerente, respiratorio e nelle vie urinarie.Si dicono di tipo chiuso se sono racchiuse tra le cellule epiteliali che le ospitano e la membrana basale, se invece il loro apice raggiunge il lume o la superficie libera dell’epitelio vengono definite di tipo aperto.
Le cellule endocrine di tipo aperto possono percepire segnali chimici attraverso l’apice che si affaccia al lume o alla superficie. Un esempio sono le cellule G dello stomaco che producono Gastrina, che sono provviste all’apice di un ciuffo di microvilli in grado di percepire il pH dell’ambiente.
- Ghiandole endocrine propriamente dette:
Sono configurate come un organo solido, quindi hanno una struttura costituita da parenchima, stroma e capsula. Possono essere di tipo follicolare o cordonale a seconda di come le cellule si aggregano per formare la ghiandola.
- Cellule endocrine di natura non epiteliale:
Esistono anche cellule endocrine di natura connettivale, muscolare e nervosa; la produzione di ormoni, infatti, non è una prerogativa del solo epitelio. - Tessuti endocrini negli annessi embrionali:
Rientra in questa categoria il sinciziotrofoblasto, che riveste la placenta e produce gli ormoni necessari per il mantenimento della gravidanza.
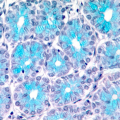
Ghiandole Follicolari

In questo tipo di ghiandole le cellule si riuniscono in un singolo strato e formano strutture pressoché sferiche e cave al centro che vengono definite follicoli.
Questa categoria ghiandolare viene rappresentata essenzialmente dalla Tiroide.
Nel lume dei follicoli tiroidei è contenuta la sostanza colloide, una sostanza amorfa e PAS-positiva. Essa è costituita da tireoglobulina, una glicoproteina che contiene iodio e rappresenta il precursore degli ormoni prodotti dalla tiroide.
How To Med ha costi fissi di gestione, se i nostri appunti ti sono stati utili aiutaci a sostenerli donando l'equivalente di un caffè
La produzione degli ormoni tiroidei avviene in due fasi distinte: di secrezione (durante la quale vengono accumulati i precursori) e di riassorbimento (in cui vengono prodotti gli ormoni definitivi).
- Fase di Secrezione:
In questa fase la tireoglobulina viene sintetizzata a livello del RER, glicosilata dal RER e dall’apparato di Golgi e infine esocitata nel lume del follicolo.
La tireoglobulina è una proteina formata da svariati amminoacidi, fra i quali troviamo diverse tirosine a cui vengono legati covalentemente uno o due atomi di Iodio; le tirosine iodinate prendono il nome di MIT (Monoiodotirosina) o DIT (Diiodotirosina).
A questo punto degli enzimi presenti sulla membrana apicale dei tireociti (cellule che costituiscono la parete dei follicoli tiroidei) condensano tra loro i residui di MIT e DIT per formare i due ormoni tiroidei: la Triiodotironina (T3) e la Tetraiodotironina (o Tiroxina, T4).
T3 e T4 vengono conservati all’interno del lume follicolare nella forma inattiva di pro-ormoni (legati alla tireoglobulina) sino a quando lo stimolo del TSH (tireotropina) attiverà la fase di assorbimento.

- Fase di Riassorbimento:
Questa fase ha inizio in seguito al rilascio del TSH, un ormone adenoipofisario che raggiunge la tiroide attraverso il circolo ematico e stimola la liberazione degli ormoni tiroidei.
I tireociti emettono degli pseudopodi e fagocitano porzioni di sostanza colloide. I fagosomi si fondono quindi con i lisosomi, dove le idrolasi lisosomiali e il basso pH rompono i legami peptidici fra gli amminoacidi che compongono la tireoglobulina.
In questo modo vengono liberati gli ormoni T3 e T4 che, essendo molecole lipofile, diffondono liberamente attraverso le membrane (per gradiente di concentrazione) sino a raggiungere il circolo sanguigno, dove si legheranno a trasportatori proteici.
Le cellule bersaglio degli ormoni tiroidei sono virtualmente tutte le cellule dell’organismo, su cui agiscono come regolatori del metabolismo cellulare.
I recettori per tali ormoni sono situati nel nucleo delle cellule bersaglio proprio perché sono molecole idrofobiche e quindi non hanno problemi a diffondere attraverso le membrane cellulari e nucleari. Il legame ormone-recettore produce un aumento del metabolismo basale della cellula.
Dei due, l’ormone che produce effetti maggiori in seguito al legame col recettore è il T3. Siccome il T4 produrrebbe una risposta significativamente minore, esso è da considerare piuttosto come un pro-ormone: molti tessuti possiedono l’enzima deiodasi che converte T4 a T3 attraverso la rimozione di un atomo di iodio.
La tiroide produce un terzo ormone grazie ad alcune cellule situate fra i follicoli: le cellule C. Tali cellule producono la calcitonina, che è uno degli ormoni deputati al controllo del metabolismo del calcio.
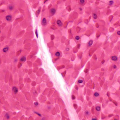
Ghiandole Cordonali
Ad eccezione della tiroide, tutte le ghiandole endocrine fanno parte di questa categoria. Qui le cellule si riuniscono in cordoni epiteliali separati gli uni dagli altri da capillari sanguigni di tipo sinusoidale: sono capillari che presentano un endotelio fenestrato (favorisce il drenaggio degli ormoni) e un calibro variabile che gli permette di adattarsi come una guaina al profilo dei cordoni.
Le cellule delle ghiandole cordonali possono essere classificate in base alla natura chimica dell’ormone prodotto.
- Cellule a secrezione proteica e glicoproteica:
 Possiedono la tipica morfologia delle cellule proteosintetiche, con RER e Golgi molto sviluppati e numerosi granuli secretori. Si colorano con la PAS-reazione e quindi si dicono PAS-positive.
Possiedono la tipica morfologia delle cellule proteosintetiche, con RER e Golgi molto sviluppati e numerosi granuli secretori. Si colorano con la PAS-reazione e quindi si dicono PAS-positive.Esempi: Isolotti Pancreatici, Adenoipofisi, Paratiroidi.
- Cellule a secrezione amminica:
 Producono ammine biogene attraverso la decarbossilazione di amminoacidi. Le ammine vengono accumulate all’interno di granuli secretori legate a cromogranina, una proteina acida che ne impedisce la libera diffusione, pertanto queste hanno l’aspetto di cellule proteosintetiche. È possibile rivelare gli ormoni di tali cellule mediante l’utilizzo di impregnazioni metalliche (cromaffinità, argentaffinità).
Producono ammine biogene attraverso la decarbossilazione di amminoacidi. Le ammine vengono accumulate all’interno di granuli secretori legate a cromogranina, una proteina acida che ne impedisce la libera diffusione, pertanto queste hanno l’aspetto di cellule proteosintetiche. È possibile rivelare gli ormoni di tali cellule mediante l’utilizzo di impregnazioni metalliche (cromaffinità, argentaffinità).Esempi: parte Midollare del Surrene (produce catecolamine: adrenalina e noradrenalina).
- Cellule a secrezione steroidea:
 Producono ormoni steroidei (derivati dal colesterolo), presentano un esteso REL, numerosi mitocondri e liposomi (vacuoli svuotati). Nei preparati per microscopia ottica allestiti con metodi standard il colesterolo viene asportato dai solventi, la presenza di liposomi conferisce al citoplasma un tipico aspetto spugnoso.
Producono ormoni steroidei (derivati dal colesterolo), presentano un esteso REL, numerosi mitocondri e liposomi (vacuoli svuotati). Nei preparati per microscopia ottica allestiti con metodi standard il colesterolo viene asportato dai solventi, la presenza di liposomi conferisce al citoplasma un tipico aspetto spugnoso.Le cellule a secrezione steroidea non accumulano gli ormoni: quando vengono stimolate, attivano le vie metaboliche che trasformano il colesterolo nell’ormone finito; questo, essendo una molecola lipofila, diffonde liberamente fino al circolo ematico per gradiente di concentrazione.
Esempi: parte Corticale del Surrene, Corpo Luteo.
Esempi di Ghiandole Cordonali
- Paratiroidi
 Sono quattro, localizzate ai poli della ghiandola tiroide. Sono formate da:
Sono quattro, localizzate ai poli della ghiandola tiroide. Sono formate da:
- Cellule Principali, hanno l’aspetto di cellule proteosintetiche ma non presentano accumulo di granuli secretori nel citoplasma.
Producono PTH (paratormone, coinvolto nella regolazione del metabolismo del calcio) e in minore quantità PTHrP (peptide correlato al paratormone, svolge una funzione simile al PTH ma si pensa che agisca anche come fattore di crescita per le cellule paratiroidee stesse). - Cellule Ossifile, voluminose e intensamente acidofile (contengono numerosi mitocondri). Tendono ad aumentare di numero con l’età, non è ancora chiaro il loro significato ma probabilmente sono cellule paratiroidee giunte al termine del proprio ciclo vitale, destinate ad andare in apoptosi.
- Cellule Principali, hanno l’aspetto di cellule proteosintetiche ma non presentano accumulo di granuli secretori nel citoplasma.
- Adenoipofisi
 L’ipofisi è una ghiandola che ha sede intracranica, nella sella turcica dell’osso sfenoide. L’adenoipofisi è la porzione anteriore (e la più grande) dell’ipofisi, produce ormoni (detti tropine) implicati principalmente nel controllo dell’attività secretoria di altre ghiandole endocrine e della funzione dell’apparato riproduttore.
L’ipofisi è una ghiandola che ha sede intracranica, nella sella turcica dell’osso sfenoide. L’adenoipofisi è la porzione anteriore (e la più grande) dell’ipofisi, produce ormoni (detti tropine) implicati principalmente nel controllo dell’attività secretoria di altre ghiandole endocrine e della funzione dell’apparato riproduttore.
È composta dalle seguenti cellule:
- Cellule Cromofobe, poco colorabili. Sono considerate cellule indifferenziate o quiescenti.
- Cellule Acidofile α, presentano granuli di circa 350 nm, producono GH (ormone della crescita, Growth Hormone).
- Cellule Acidofile η (=eta), con granuli di forma irregolare, producono prolattina.
- Cellule Basofile α1, mostrano granuli simili a quelli delle cellule Acidofile α. Producono ACTH (ormone adenocorticotropo, stimola la secrezione della corticale del surrene) e β-lipotropina.
- Cellule Basofile β2, PAS-positive. Presentano piccoli granuli di circa 150 nm e producono TSH (tireotropina) che regola la funzione della tiroide.
- Cellule Basofile γ, con granuli di circa 250 nm. Producono le gonadotropine ipofisarie FSH e LH che regolano la funzione gonadica in entrambi i sessi.
- Isolotti Pancreatici (o di Langerhans)
 Sono piccoli ammassi di tessuto endocrino dispersi nel pancreas esocrino. Esistono quattro citotipi, ognuno dei quali produce ormoni proteici, sono quindi tutti accomunati dalla presenza di organuli proteosintetici (RER e Golgi ben sviluppati, Nucleo eucromatico).
Sono piccoli ammassi di tessuto endocrino dispersi nel pancreas esocrino. Esistono quattro citotipi, ognuno dei quali produce ormoni proteici, sono quindi tutti accomunati dalla presenza di organuli proteosintetici (RER e Golgi ben sviluppati, Nucleo eucromatico).
- Cellule β, presentano granuli contenenti un cristalloide elettrondenso circondato da un alone elettrontrasparente. Il cristalloide è costituito da insulina (ormone ipoglicemizzante) combinata con ioni zinco.
- Cellule α, hanno granuli contenenti un core elettrondenso amorfo ed un alone elettrontrasparente. Producono glucagone (ormone iperglicemizzante).
- Cellule δ, mostrano granuli omogeneamente elettrondensi. Producono somatostatina, un ormone che inibisce per via paracrina la secrezione di insulina e glucagone.
- Cellule PP, hanno granuli con un core elettrondenso rotondo circondato da un sottile alone elettrontrasparente. Producono il polipeptide pancreatico, che inibisce la secrezione del pancreas esocrino.
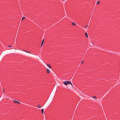
- Ghiandola Surrenale
Vi si possono distinguere due parti: midollare (interna) e corticale (esterna).-
La parte midollare produce ormoni amminici (catecolamine), coinvolti nella reazione rapida dell’organismo a stress di varia natura come la paura o il freddo). Deriva dalle creste neurali ed è composta da due tipi cellulari distinguibili per il contenuto dei loro granuli. Il citotipo prevalente presenta granuli a contenuto moderatamente elettrondenso e produce adrenalina. L’altro tipo cellulare, dotato di granuli fortemente elettrondensi, produce noradrenalina.

Tutte le cellule che compongono la parte midollare sono cromaffini (si impregnano spontaneamente con sali metallici come cromo o argento). Questa caratteristica è dovuta alla presenza di proteine di supporto (come la cromogranina) legate agli ormoni amminici.
L’attività secernente della midollare del surrene è controllata da una terminazione del sistema nervoso simpatico. All’arrivo dello stimolo nervoso le proteine di supporto perdono affinità per le catecolamine, le quali divengono libere di muoversi per diffusione diretta attraverso il plasmalemma ed entrano nel torrente circolatorio.
-
La parte corticale deriva dal mesenchima dell’epitelio celomatico e produce ormoni steroidei (derivati dal colesterolo). Le sue cellule sono caratterizzate dalla presenza di un REL ben sviluppato, molti mitocondri e liposomi.
La corticale del surrene può essere suddivisa in tre zone, che dall’esterno verso l’interno sono:
- Zona glomerulare
 Presenta cordoni cellulari convoluti. Produce aldosterone, che stimola il riassorbimento renale di ione sodio e acqua. Questo ormone ha l’effetto di incrementare il volume di fluido circolante (volemia) e conseguentemente di aumentare la pressione sanguigna.
Presenta cordoni cellulari convoluti. Produce aldosterone, che stimola il riassorbimento renale di ione sodio e acqua. Questo ormone ha l’effetto di incrementare il volume di fluido circolante (volemia) e conseguentemente di aumentare la pressione sanguigna. - Zona fascicolata
 Mostra cordoni cellulari rettilinei a decorso radiale, i numerosi liposomi conferiscono al citoplasma un aspetto vacuolizzato. Produce cortisolo, un ormone coinvolto nel metabolismo glucidico, nella risposta metabolica dell’organismo agli stress ed è dotato, inoltre, di proprietà antinfiammatorie.
Mostra cordoni cellulari rettilinei a decorso radiale, i numerosi liposomi conferiscono al citoplasma un aspetto vacuolizzato. Produce cortisolo, un ormone coinvolto nel metabolismo glucidico, nella risposta metabolica dell’organismo agli stress ed è dotato, inoltre, di proprietà antinfiammatorie. - Zona reticolare
 Costituita da cordoni cellulari intrecciati a rete. Produce deidroepiandrosterone (DHEA), un ormone sessuale con significato fisiologico ancora poco chiaro.
Costituita da cordoni cellulari intrecciati a rete. Produce deidroepiandrosterone (DHEA), un ormone sessuale con significato fisiologico ancora poco chiaro.
- Zona glomerulare
-
- Corpo Luteo
 È una ghiandola endocrina mista, costituita da cellule di derivazione sia epiteliale che connettivale.
È una ghiandola endocrina mista, costituita da cellule di derivazione sia epiteliale che connettivale.
Il corpo luteo è una ghiandola transitoria che si forma nell’ovaio dopo l’ovulazione e involve poco prima della mestruazione, nel caso in cui sia avvenuta la fecondazione, invece, permane fino al 6° mese di gravidanza.Si distinguono le seguenti cellule:
- Cellule steroidogenetiche di natura epiteliale, che producono estrogeni (ormoni sessuali femminilizzanti) e progesterone (responsabile di modificazioni della mucosa uterina necessarie a permettere l’impianto).
- Cellule proteosintetiche di natura epiteliale, che secernono relassina (coinvolta nelle modificazioni dell’utero oltre che nella crescita e differenziamento della ghiandola mammaria durante la gravidanza).
- Cellule steroidogenetiche di natura connettivale, che producono androgeni e progesterone.
Cellule Endocrine di natura non epiteliale
- Cellule Endocrine di natura CONNETTIVALE
Hanno origine mesenchimale, sono sempre separate da una lamina basale e hanno l’aspetto tipico delle cellule steroidogenetiche (REL, mitocondri e liposomi). Si distinguono:- Cellule di Leydig, che producono testosterone.
- Cellule interstiziali dell’ovaio.
- Cellule della teca interna del follicolo ooforo. Producono androgeni che vengono trasformati in estrogeni dalle cellule della granulosa. Queste cellule vengono incorporate nel corpo luteo dopo l’ovulazione.
- Adipociti, che producono leptina, un ormone proteico che ha come bersaglio i centri ipotalamici che controllano fame e sazietà.
- Cellule Endocrine di natura MUSCOLARE
- I miocardiociti atriali producono il peptide natriuretico atriale (che induce l’escrezione di ioni sodio e acqua a livello renale, incrementando il volume delle urine per diminuire quello ematico) e relassina, che incrementa la perfusione sanguigna del cuore e ne aumenta la forza di contrazione.
-
Le cellule dell’arteriola afferente del glomerulo renale producono renina, un enzima proteolitico che trasforma l’angiotensinogeno (pro-ormone circolante inattivo) in angiotensina I, la quale viene a sua volta trasformata in angiotensina II nei polmoni.
L’angiotensina II causa una marcata vasocostrizione e stimola il rilascio di aldosterone dalla corticale del surrene (che a sua volta aumenta la volemia), portando così ad un innalzamento della pressione sanguigna.
- Cellule Endocrine di natura NERVOSA
-
I neuroni dell’ipotalamo producono Releasing o Inhibiting Factors (RF o IF), neuro-ormoni che arrivano all’adenoipofisi attraverso il sistema portale venoso ipofisario, e stimolano o inibiscono la liberazione degli ormoni adenoipofisari.
Altri neuroni ipotalamici producono vasopressina (ADH) e ossitocina, e posseggono dei prolungamenti attraverso i quali gli ormoni prodotti raggiungono direttamente la neuroipofisi.
-
L’epifisi (o ghiandola pineale) origina del neuroectoderma del diencefalo. Le sue cellule, chiamate pinealociti, possiedono organuli proteosintetici e numerosi mitocondri, ma non presentano granuli di secreto.
Producono l’ormone melatonina, che si pensa giochi un ruolo nella regolazione di funzioni fisiologiche che seguono un ritmo circadiano.
-
Tessuti Endocrini negli annessi embrionali
La placenta è un annesso embrionale indispensabile per gli scambi trofici tra feto e utero materno. Dal lato con cui entra in contatto col sangue materno, la placenta è rivestita dal sinciziotrofoblasto, il quale produce:
- Gonadotropina corionica umana (hCG), responsabile del mantenimento del corpo luteo gravidico.
- GH placentare, che contribuisce allo sviluppo della ghiandola mammaria.
- Relassina, stimola il rilassamento della parete addominale e lo sviluppo della ghiandola mammaria.
- Progesterone placentare, necessario per il mantenimento della gravidanza. Il progesterone placentare soppianta completamente quello luteinico durante l’ultimo trimestre di gravidanza, quando il corpo luteo involve.
[box type=”bio”] Testi di riferimento:
[/box]
Un ringraziamento particolare a Histology for dummies per il prezioso aiuto
How To Med ha costi fissi di gestione, se i nostri appunti ti sono stati utili aiutaci a sostenerli donando l'equivalente di un caffè